4.3. Mis on ravimi seedetrakti ehk enteraalne manustamine?
Ravimite seedetrakti (joonis 1) manustamist kasutatakse eelkõige süsteemse (üldise) toime saavutamiseks. Pärast toimeaine vabanemist imendub see läbi seedetrakti limaskesta ning jõuab vereringesse. Samuti on võimalik saavutada lokaalne toime ükskõik millises seedetrakti osas. Seedetrakti manustamise alla kuuluvad: suukaudne manustamine (ravim manustatakse suhu ja neelatakse alla), suhu manustamine (ravim manustatakse suhu ja seda alla ei neelata) ja ravimi manustamine pärakusse.

Järgnevalt on toodud oluline info seoses ravimi suukaudse manustamisega. Kui soovid täpsemalt teada ravimite suhu ja pärakusse manustamise kohta, siis loe selle kohta lisamaterjalist.
Mis on ravimi suukaudne manustamine ja kuidas ravimid sealt toimekohani jõuavad?
Pärast neelamist jõuab toimeaine seedetrakti, kust saab hakata toimuma selle lahustumine ja imendumine.
Ravimi suukaudne (ehk peroraalne) manustamine on kõige levinum ravimite manustamise viis. ei vaja enamasti erilisi oskusi, sest Sa pead ravimi lihtsalt suhu panema ja alla neelama. Selle tulemusena jõuab ravim Sinu seedetrakti, kus saab hakata toimuma toimeaine vabanemine, lahustumine ja imendumine. Toimeaine lahustumist ja imendumist mõjutavad nii toimeaine enda kui ka seedetrakti sisu (nt seedeensüümid, maomahl, toit) iseloom ja omadused. Pärast seedetraktist imendumist jõuavad toimeained vereringesse, mis esmalt läbib maksa, kus toimub metaboliseeruvate ainete esmane lagundamine. Alles seejärel liigub järele jäänud toimeaine üldisesse (tsentraalsesse) vereringesse ja sealt edasi toimekohale.
Sinu seedetrakt sisaldab väga palju erinevaid ained (soolhape, sapisoolad, ensüümid jne), mis kõik võivad toimeainete imendumisele kaasa aidata või seda takistada (joonis 2.). Kõigepealt tuleb arvestada sellega, et seedetrakti aluselisus/happelisus ehk pH on seedetrakti eri osades erinev ning see omakorda tähendab seda, et toimeainete imendumine erinevates seedetrakti piirkondades on erinev. Tegelikult imenduvad toimeained siiski peamiselt peensoolest. Seal ei pruugi kõikide toimeainete imendumiseks olla küll ideaalne keskkond, kuid seal on näiteks maoga võrreldes oluliselt suurem imendumispind ja pikem toimeainega kokkupuute aeg.
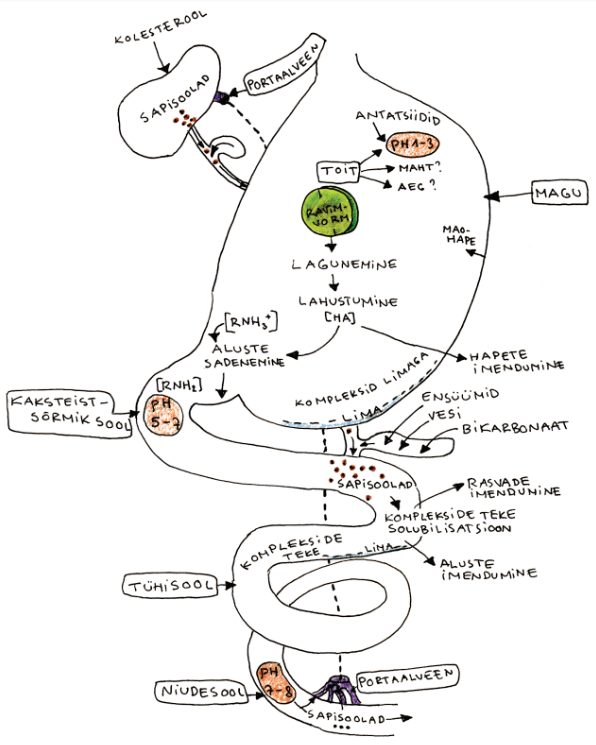
Kindlasti ei tohi Sa unustada söödud toidu mõju ravimite seedetraktist imendumisele. See võib sõltuvalt koostisest toimeaine imendumist jällegi, kas soodustada või takistada. Seejuures võib mõju olla nii otsene, läbi võimalike reaktsioonide ja seostumiste, kui ka kaudsem, mõjutades seedetrakti liikuvust (ehk motoorikat). Söödud rasvarikas toit võib soodustada rasvlahustuvate ainete (nt rasvlahustuvate vitamiinide) imendumist, sest lahustunud toimeaine hulk seedetraktis suureneb. Samas võib piimas olev kaltsium vähendada mõningate ainete (nt osade antibiootikumide) imendumist, sest moodustab nendega komplekse. Mõningatel juhtudel aitab aga ravimite manustamine koos toiduga vähendada nende ärritavat toimet seedetraktile (nt atsetüülsalitsüülhape manustamisel).
Toit mõjutab oluliselt ravimite imendumist: võib mõjutada imendunud toimeaine hulka, aga ennekõike imendumise ja toime saabumise kiirust.
Lisaks seedetrakti sisule on üheks oluliseks toime saabumise kiirust mõjutavaks teguriks aeg, mille jooksul toimeaine Sinu maost edasi peensoolde liigub. Et enamik ravimeid imendub peamiselt või ainult peensooles, siis mida kauem viibib ravim Sinu maos, seda kauem läheb aega, et toimeaine saaks hakata imenduma ja selle järgselt toimet avaldama. Peamisteks ravimi maos viibimise aega mõjutavateks teguriteks on ravimvormi ja ravimi osakeste suurus ning toit – nii selle hulk kui koostis. Mida väiksem on ravimvorm ja mida kiiremini ravimvorm väiksemateks tükkideks laguneb, seda kiiremini saab toimeaine maost edasi liikuda, jõuda imendumiskohta ning imenduda. Toit mõjub ravimite imendumiskiirusele enamasti pärssivalt, aeglustades ravimi maost edasi liikumist. Täitunud mao korral pääsevad läbi mao alumise sulgurlihase vaid väga väikesed osakesed, mistõttu suurte ja aeglaselt lagunevate ravimvormide korral võib ravimi maost edasi liikumine olla viivitatud.
Lisaks nimetatud teguritele on oluline teada ka seda, kuidas mõjutavad haigused ja teised manustatavad ravimid seedetrakti tingimusi, mis omakorda võivad mõjutada ravimite imendumist. Näiteks kõhulahtisuse korral või soolemotoorikat kiirendavate ravimite kasutamisel võib toimeainete imendumine oluliselt väheneda, sest toimeaine viibimise aeg seedetraktis on lühenenud. Kõhukinnisuse korral võib ilmneda jällegi vastupidine efekt. Oluliselt võivad ravimite imendumist mõjutada need haigused, mis põhjustavad seedetrakti imendumispinna kahjustust või vähenemist. Sellisel juhul sõltub mõju suurus kahjustunud ala asukohast ja suurusest. Samuti sellest, kuidas mõjutab kahjustunud või eemaldatud osa seedetrakti keskkonda ja kas toimeaine imendumine toimub seedetrakti kahjustunud või eemaldatud osast või kogu seedetrakti ulatuses.
Milliseid ravimvorme ja kuidas suukaudselt manustatakse?
Suukaudseks manustamiseks on disainitud palju erisuguseid ravimvorme: alustades lihtsatest lahustest kuni keerukate toimeainet modifitseeritult vabastavate ravimvormideni. Erinevate ravimvormide manustamisel on üks kindel põhimõte – Sa pead need alla neelama (v.a meditsiinilised närimiskummid). Samas võib olla iga ravimvormi juures nüansse, mis määravad, kuidas ravim manustamiseks ette valmistatakse või kui kiiresti saabub ravimi manustamise järgselt selle toime ja kui kaua see kestab.
Tabletid ja kapslid tuleb enamasti neelata alla tervelt, juues peale umbes pool klaasi vett.
Näiteks tabletid ja kapslid pead Sa enamasti neelama alla tervelt. Soovitatav on peale juua 0,5–1 klaasi vett või mahla. Võimalusel joo alati vett, sest mahlade (nt greip või jõhvikas) korral on oht koostoimete tekkeks. Kui Sa manustad ravimit koos vedelikuga, siis see kergendab neelamist ning aitab kaasa ravimi lagunemisele väiksemateks osadeks ja toimeaine lahustumisele Sinu seedetraktis. Samuti võiksid Sa ravimi neelamise ajal olla püstises või istuvas asendis, sest see aitab vältida tableti söögitorusse kinnijäämist, mis võib põhjustada limaskestade paikset ärritust, aga ennekõike põhjustab ebameeldivat tunnet (nagu miski oleks kurku kinni jäänud). Enterokattega ravimvorme võiksid võtta enne söömist tühja kõhuga, sest tühja kõhu korral liiguvad need ravimid kiiremini maost peensoolde, mille tulemusena saab hakata toimeaine vabanema (maos vabanemist ei toimu).
Suukaudseid ravimeid, mis on vedelas ravimvormis, tuleb Sul sageli enne vajaliku koguse mõõtmist loksutada. Lahuse/suspensiooni/emulsiooni kogus tuleb mõõta sobiva suurusega pipeti, mõõtelusika, -klaasi või (dosaator)süstlaga. Kui manustad ravimit süstlaga suhu, tuleb süstla ots suunata põske, mitte neelu.
Ravimite suukaudne manustamine on enamasti lihte, aga tuleb arvestada, et kõik ei ole võimelised ravimit neelama, sest lastel ei pruugi neelamisrefleks olla veel täielikult välja arenenud ning eakatel ja mõnede haiguste korral võib see olla halvenenud. Nendel inimestel, kelle neelamisfunktsioon on häiritud või puudulik (nt ka need, kes kasutavad toitmissondi või -stoomi), võib ravimi suukaudne manustamine osutuda probleemseks.
|
Levinumad suukaudselt manustatavad ravimid ja nõuanded nende manustamiseks:
|
Mida teha siis, kui ei saa ravimit tervelt alla neelata?
Tahkeid suukaudseid ravimvorme, nagu tabletid ja kapslid, ei saa alati manustada neile, kellel on neelamine häiritud või raskendatud. Samas võib juhtuda, et alternatiiv puudub. Seega tuleb leida nende manustamiseks ohutuim võimalus, arvestades nii inimese kui ka ravimvormiga.
Esimeses valikus on pulbrid, graanulid, lahustuvad või dispergeeruvad tabletid jt analoogsed ravimvormid, mille koostisainete osakeste või tervikuna ravimvormi suurus on väike või millest on võimalik valmistada lahus või suspensioon. Kui selliseid ravimvorme ei ole, tuleb tablett purustada, vees dispergeerida või kapsel avada ja selle sisu vees lahustada/dispergeerida.
Ravimvormi lõhkumisega kas uhmris purustamisel või vees dispergeerimisel kaasnevad mitmed ohud. Nendega tuleb alati arvestada (nt enterokatte lõhkumisel maohappele tundliku aine osaline imendumiseelne lagunemine) ja need peavad jääma väiksemaks ohtudest, mis kaasnevad ravimi mittemanustamisega. Seepärast ongi oluline, et kui Sina või Sinu tuttav ei saa ravimit õigesti manustada, sellest oma arsti või apteekriga rääkida, sest nemad oskavad kõige paremini öelda, mis on lubatud ja mis mitte.
Ravimi purustamine on ravimi füüsiline jõuga lõhkumine, mille tulemusena tekib pulber, mida seejärel on võimalik segada veega, et tekitada hägune lahus ehk suspensioon. Seda on õige teha uhmris või kasutades tabletipurustajat.
Ravimi dispergeerimine on ravimi lagunemine väiksemateks osadeks vedeliku toimel (see sama protsess toimub enamus ravimite korral Sinu seedetraktis). Selleks pannakse tablett topsi/klaasi ja lisatakse väike kogus vedelikku. Dispergeerimise tulemusena tekib suspensioon.
Enne kui Sa hakkad ravimeid purustama või dispergeerima, tuleb kontrollida ravimitootja infot mis on toodud ravimi omaduste kokkuvõttes (SPC) ja pakendi infolehes (PIL). Kui sealt infot ei leita, siis tuleks konsulteerida apteekri või arstiga, sest kui tootja info puudub, on tegemist ravimi näidustusevälise kasutamisega (nn off-label use) ja seega on oht ravimi toime muutumisele või kadumisele.
Enamasti lähtutakse järgmistest üldistest põhimõtetest:
- modifitseerimata ravimvomid (katmata või polümeerkattega tabletid, kapslid) – toimeaine vabanemine ravimvormist ei ole tehnoloogiliselt muudetud – kui tablett enne manustamist purustada või dispergeerida, siis suure tõenäosusega ei muutu ravimi toime niivõrd, et see mõjutaks ravitulemus;
- modifitseeritud (nt toimeainet viivitatult või pikendatult vabastavad) ravimvormid – toimeaine vabanemine ravimvormist on tehnoloogiliselt muudetud:
- kui ravim enne manustamist purustada, siis ravimi toime muutub, sest olenemata tootmistehnoloogiast, toimeaine vabanemine ravimvormist muutub ja sõltuvalt ravimvormist on oht saada toksilised kõrvaltoimed või toime kaob;
- mõningatel juhtudel võib enne ravimi manustamist kapsli avada (kui kate on kapsli sees olevatel graanulitel või pelletitel) või tableti dispergeerida vees (kui kate ei ole tabletil, vaid tabletiks pressitud graanulitel või pelletitel).
Mis on ravimi suhu manustamine ja kuidas seda õigesti teha?
Kui Sa pead ravimit suhu manustama, siis pead Sa selle panema kas keele alla (keelealusi ehk sublingvaalne manustamine) või põse vastu (põske ehk bukaalne manustamine) (joonis 3). Nii on võimalik saavutada süsteemne (nt stenokardia korral nitroglütseriini keele alla manustamine) või lokaalne (nt neelupõletike korral lokaalanesteetikumide või antimikroobsete ainete lokaalne manustamine) toime. Ravimi suhu manustamisel tuleb arvestada, et need võivad suu limaskesta ärritada ja kahjustada. Seetõttu tuleb pikemaajalisel ravimite suhu manustamisel ravimi manustamiskohta pidevalt muuta.
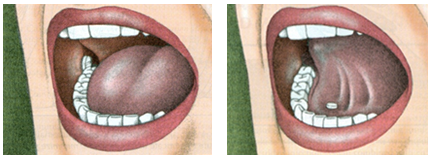
Suhu manustatavaid ravimeid ei tohi alla neelata ega närida. Ravimi igapäevasel manustamisel tuleb limaskestade ärrituse vältimiseks ravimi manustamiskohta pidevalt muuta.
Suhu manustatavaid ravimeid ei tohi alla neelata ega närida, sest sellisel juhul muutub nii toimeaine vabanemine kui ka imendumine ning sellest lähtuvalt võib muutuda ka toime või kaasnevad kõrvaltoimed. Ka imemistablette kasutatakse peamiselt suuõõnes või neelus lokaalse toime saamiseks ning seetõttu tuleb neid kuni täieliku lahustumiseni suus hoida ning mitte alla neelata või närida. Selleks, et vähendada sülje tekkimist, ei tohiks ravimi manustamise ajal rääkida ega ravimit keelega aktiivselt liigutada. Samuti ei tohi samal ajal ega vahetult pärast ravimi manustamist süüa või juua.
Mis on ravimi pärasoolde manustamine ja kuidas seda õigesti teha?
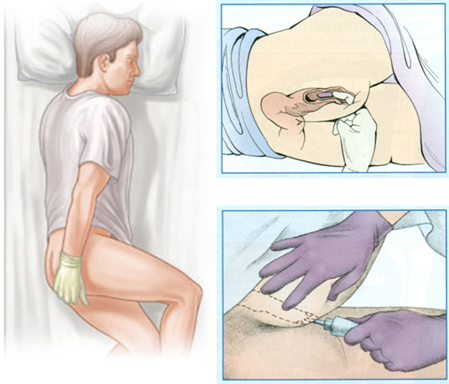
Kui Sa pead ravimit pärasoolde (ehk rektaalsel) manustama, siis tuleb Sul ravim panna pärasoolde ehk anaalkanalisse (joonis 4). Rektaalsel manustamisel toimivad ained kas paikselt (nt hemorroidide korral kasutatavad ravimid, lahtistid) või toimeaine imendumisel süsteemsesse vereringesse ka süsteemselt. Pärasoolde manustamine on lühiajalisel kasutamisel heaks alternatiiviks nendele, kes ei saa mingil põhjusel ravimit suu kaudu manustada, nt valuvaigisti manustamine oksendavale inimesele või väikelapsele. Samas võib seda protseduuri pidada siiski pigem ebameeldivaks ning toimeaine võib imenduda küll kiiresti, kuid ebaühtlaselt. Mida tühjem on sool, seda kiirem ja täielikum on imendumine. Samuti võib ravimi manustamisel pärasoolde olla pärasoolt ärritav toime, mis võib eriti väikelastel põhjustada roojamistungi.
Ravimi manustamisel pärasoolde ei tohi kasutada jõudu ja pärast ravimi manustamist tuleb toime saamiseks enamasti 30 minutit lamada.
Pärasoole kaudu manustatakse erinevaid ravimvorme. Kui Sa ravimit pärasoolde manustad, siis ei tohi kasutada jõudu ja ravim lükatakse pärasoole limaskesta vastu. Manustamise lihtsustamiseks võib kasutada libiainet, aga mõningatel juhtudel võib selleks sobida ka ravim ise. Näiteks võib pigistada enne manustamist klistiiripritsist ehk klüsmist natuke ravimit välja ning määrida pritsi ots sellega kokku. Lastele klistiiripritsist ravimi manustamisel tuleb kindlasti jälgida, kui sügavale võib pritsi otsa lükata. Päraku ümbrus tuleb pärast ravimi manustamist üleliigsest ravimist puhastada, v.a juhul, kui vastava ravimi tootja on ette näinud teisiti, nt hemorroidide korral.
Mugavamaks ja vähem valulikuks muudab manustamise õige asend (joonis 4): lamamine võimalikult lõdvestunult ühel küljel, pealmine jalg ettepoole kõverdatud. Pärast ravimi manustamist tuleb Sul toime saamiseks enamasti 30 minutit lamada, siis ei vaju ravim pärasoolest välja. Imikutel ja väikelastel võib olla vajalik ravimvormi imendumise tagamiseks suruda tuharad kokku, sest sellisel juhul ei saa laps ravimit tahtmatult väljutada (refleksidest põhjustatud roojamistungi tõttu).
Sobiva annuse saamiseks ei ole ravimküünalde poolitamine üldiselt lubatud, sest ravimi ühtlane jaotumine kogu ravimküünla ulatuses ei ole tagatud, samuti raskendab poolitamist küünalde kuju. Kui poolitamine on tootja poolt lubatud, siis enamasti ainult pikisuunaliselt.



